El cáncer es una enfermedad de las células. Dentro de las células hay instrucciones codificadas para construir nuevas células y controlar cómo se estas se deben comportan. Estas instrucciones se llaman genes. Los genes son una parte del ADN (ácido desoxirribonucleico), que se agrupa a su vez en haces llamados cromosomas. El cáncer de próstata ocurre cuando las células normales comienzan a crecer más rápido o mueren más lentamente. Cualquiera de los patrones hace que se forme un tumor. Algunos cánceres de próstata se producen a partir de cambios anormales en el gen, llamados mutaciones.

Material genético en las células. La mayoría de las células humanas contienen el «plano de la vida», el plan por el cual nuestros cuerpos se forman y funcionan. El plan se encuentra dentro de los cromosomas, que son largas cadenas de ADN. Los genes son pequeños fragmentos de ADN. Los humanos tienen alrededor de 24.000 genes. Algunos cánceres de próstata ocurren por cambios anormales en los genes llamados mutaciones.
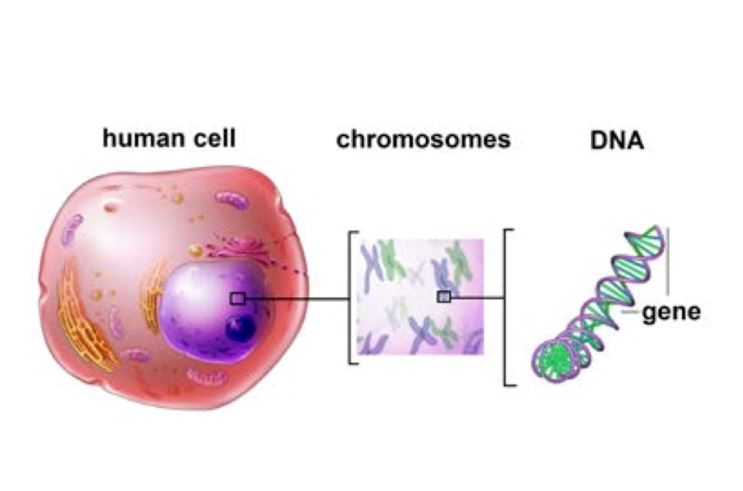
Las células cancerosas no se comportan como las células normales en tres formas clave:
- Primero, las células del cáncer de próstata crecen más rápidamente y viven más tiempo que las células normales. Las células normales crecen y luego se dividen para formar nuevas células cuando es necesario. También mueren cuando están viejas o dañadas. En contraste, las células cancerosas producen nuevas células que no son necesarias y no mueren rápidamente cuando están viejas o dañadas. Con el tiempo, las células cancerosas forman una masa llamada tumor primario.
- La segunda forma en que las células cancerosas se diferencian de las células normales, es que pueden crecer (invadir) hacia otros tejidos. Si no se trata, el tumor primario puede crecer mucho e invadir la mayor parte de la próstata. También puede crecer más allá de la cápsula prostática e invadir los tejidos cercanos. Este crecimiento se llama extensión extracapsular.
- En tercer lugar, a diferencia de las células normales, las células cancerosas pueden abandonar la próstata. Este proceso se llama metástasis. En este proceso, las células cancerosas se separan del tumor y se transportan con la sangre o la linfa. La linfa es un líquido transparente que proporciona agua y nutrientes a las células y contiene células que combaten los gérmenes. Entonces, las células cancerosas viajan en la sangre o la linfa a través de los vasos a otros sitios. En otros sitios, las células cancerosas pueden formar tumores secundarios, llamados metástasis, y reemplazar muchas células normales o interferir con la función, lo que puede causar problemas de salud importantes.
La próstata es una glándula que únicamente se encuentra en el sistema reproductor masculino. Comienza a formarse mientras un bebé está dentro del útero de su madre. Después del nacimiento, la próstata sigue creciendo y alcanza su tamaño normal durante la pubertad. En este punto, es del tamaño de una nuez.
Está localizada en la pelvis, inmediatamente debajo de la vejiga, rodeando la uretra (el tubo que vacía la orina de la vejiga), y por delante del recto (la parte final del intestino). Su principal función es la producción de un fluido (líquido seminal) que hace parte del semen. Está compuesta por una zona central y una zona periférica, y esto es muy importante ya que gran parte de los tumores aparecen en la zona periférica (esto explica porque muchas veces no se presentan síntomas).
Es importante además que se conozca que tipo de tumor es el que normalmente se diagnóstica. Según la guía NCCN de pacientes para cáncer de próstata, 98 de 100 hombres con cáncer de próstata tienen adenocarcinoma, que significa tumor maligno de la glándula. Generalmente estos tumores se producen en la parte periférica. Aunque es un cáncer frecuentemente diagnosticado, se estima que el 98% de los pacientes con este tipo de tumor siguen vivos a los 5 años después del diagnóstico, según lo reporta el Registro SEER del Instituto Nacional de Cáncer de Estados Unidos.
Factores de Riesgo
Con el paso del tiempo se ha aprendido que para el cáncer se pueden observar y relacionar ciertos factores de riesgo. Un factor de riesgo es cualquier cosa que aumente sus probabilidades de tener una enfermedad como el cáncer. Hoy en día todavía se está aprendiendo qué puede causar cáncer de próstata.
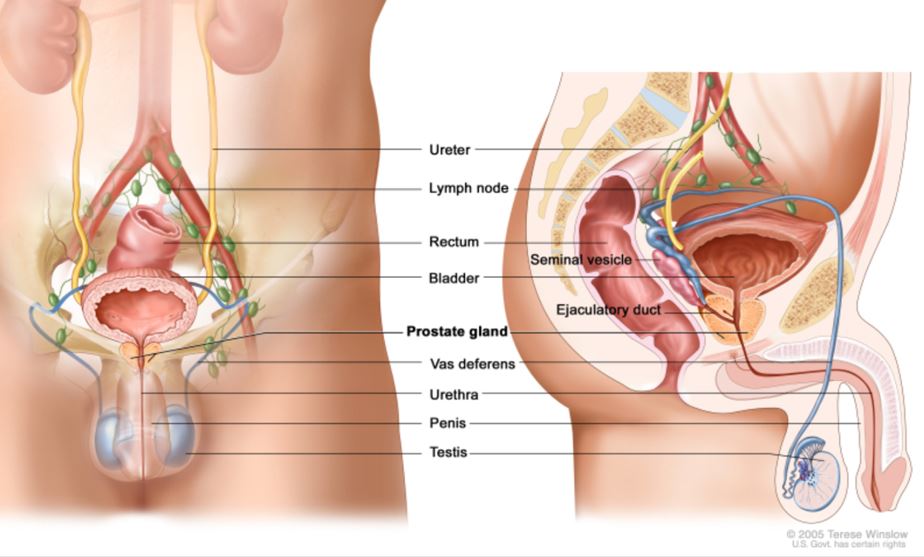
Anatomía del sistema reproductivo y urinario masculino
No modificables
- Edad: Es poco común que el cáncer de próstata afecte a los hombres menores de 40 años, pero la probabilidad de padecer cáncer de próstata aumenta rápidamente después de los 50 años. Alrededor de 6 de 10 casos de cáncer de próstata se detectan en hombres mayores de 65 años.
- Raza/grupo étnico: El cáncer de próstata ocurre con más frecuencia en los hombres de raza negra y en hombres del Caribe con ascendencia africana que en los hombres de otras razas. Los hombres de raza negra también tienen más del doble de probabilidades de fallecer debido al cáncer de la próstata que los hombres de raza blanca. El cáncer de próstata ocurre con menos frecuencia en los hombres asiático-americanos y en los hispanos/latinos que en los hombres blancos. No están claras las razones de estas diferencias raciales y étnicas
- Antecedentes familiares. Parece ser que el cáncer de próstata afecta más a algunas familias, lo cual sugiere que en algunos casos puede haber un factor hereditario o genético. (Aun así, la mayoría de los cánceres de próstata ocurre en hombres que no tienen antecedentes familiares de este cáncer). Si el padre o el hermano de un hombre padecen cáncer de próstata, se duplica el riesgo de que este hombre padezca la enfermedad. (El riesgo es mayor para los hombres que tienen un hermano con la enfermedad que para aquellos con un padre que tiene este cáncer). Asimismo, el riesgo es mucho mayor en el caso de los hombres que tienen varios familiares afectados, particularmente si tales familiares eran jóvenes cuando se les encontró el cáncer.
- Cambios genéticos. Varios cambios genéticos heredados parecen aumentar el riesgo de padecer cáncer de próstata, pero probablemente son sólo responsables de un pequeño porcentaje de casos en general.
- Los hombres con el síndrome de Lynch (también conocido como cáncer colorrectal hereditario sin poliposis o HNPCC), una afección causada por cambios genéticos hereditarios, tienen un mayor riesgo de padecer varios tipos de cáncer, incluyendo el cáncer de próstata.
- Geografía: El cáncer de próstata es más común en Norteamérica y en la región noroeste de Europa, Australia, y en las islas del Caribe. Es menos común en Asia, África, Centroamérica y Sudamérica.
Modificables
- Alimentación: Algunos estudios han sugerido que los hombres que consumen una gran cantidad de calcio (proveniente de alimentos o complementos) pueden tener un mayor riesgo de padecer un cáncer de próstata.
- Obesidad: La obesidad, no parece aumentar el riesgo general de padecer cáncer de próstata. Sin embargo, algunos estudios han encontrado que los hombres obesos tienen un menor riesgo de una forma de la enfermedad de bajo grado, pero un mayor riesgo de un cáncer de próstata más agresivo.
- Tabaquismo: La mayoría de los estudios no ha encontrado un vínculo entre el cigarrillo y el cáncer de próstata. Algunas investigaciones han vinculado el fumar con un posible aumento pequeño en el riesgo de morir a causa de cáncer de próstata, aunque este hallazgo necesita ser confirmado por otros estudios.
- Inflamación de la próstata: Algunos estudios han sugerido que la prostatitis (inflamación de la glándula prostática) puede estar asociada a un riesgo aumentado de cáncer de próstata, aunque otros estudios no han encontrado tal asociación.
- Infecciones de transmisión sexual. Los investigadores han estudiado si las infecciones de transmisión sexual (como gonorrea o clamidia) podrían aumentar el riesgo de cáncer de próstata, porque pueden causar inflamación de la próstata. Hasta el momento, los estudios no han concordado, y no se han logrado conclusiones sólidas.
- Vasectomía: Algunos estudios han sugerido que los hombres que se han sometido a una vasectomía (cirugía menor para volverse estériles) presentan un riesgo ligeramente mayor de cáncer de próstata, aunque otros estudios no han encontrado esto. Se sigue realizando investigación sobre este posible vínculo.
Síntomas
Se abordan síntomas urológicos y aquellos de los diagnósticos diferenciales, haciendo énfasis en la detección temprana, ya que en su gran mayoría los canceres de próstata tempranos, son asintomáticos.
Tamizaje y Diagnóstico
Decisión individual e informada para el inicio
El tamizaje para cáncer de próstata (búsqueda activa de casos de cáncer de próstata), debe ser un proceso individualizado, donde se exponen claramente los beneficios y los riesgos potenciales, ya que no todos los casos son iguales, ni la historia familiar y/o personal es la misma. Lo que aplica en un caso puede ser muy diferente a lo que aplique para otro. Después de recibida esta información el paciente decidirá si quiere inicial el proceso o no.
Edad de inicio
La prueba de PSA se recomienda para todos los hombres de 45 a 75 años. No se recomienda iniciar esta prueba para detección en personas mayores de 75 años.
Con la realización de esta prueba el médico tratante recomendará la frecuencia con la que se debe realizar. Esto dependerá del resultado de esta.
Examen y pruebas diagnósticas
Las pruebas que examinan la próstata y la sangre en busca de presencia de antígeno prostático elevado se usan para detectar (encontrar) y diagnosticar el cáncer de próstata.
- Antígeno prostático específico (PSA)
- Examen físico y antecedentes
- Tacto Rectal
- Imágenes diagnósticas
- Ecografía transrectal
- Resonancia Magnética (RNM)
- Tomografía computarizada
- Gammagrafía ósea
- Diagnóstico Molecular
Generalidades del tratamiento/rehabilitación
El pronóstico (posibilidad de recuperación) y las opciones de tratamiento dependen de lo siguiente:
- La etapa del cáncer (nivel de PSA, puntaje de Gleason, grupo de grado, cuánta próstata está afectada por el cáncer y si el cáncer se ha diseminado a otras partes del cuerpo).
- La edad del paciente.
- Si el cáncer acaba de ser diagnosticado o ha recurrido (regresó).
- Si el paciente tiene otros problemas de salud.
- Los efectos secundarios esperados del tratamiento.
- Tratamiento pasado para el cáncer de próstata.
- Los deseos del paciente.
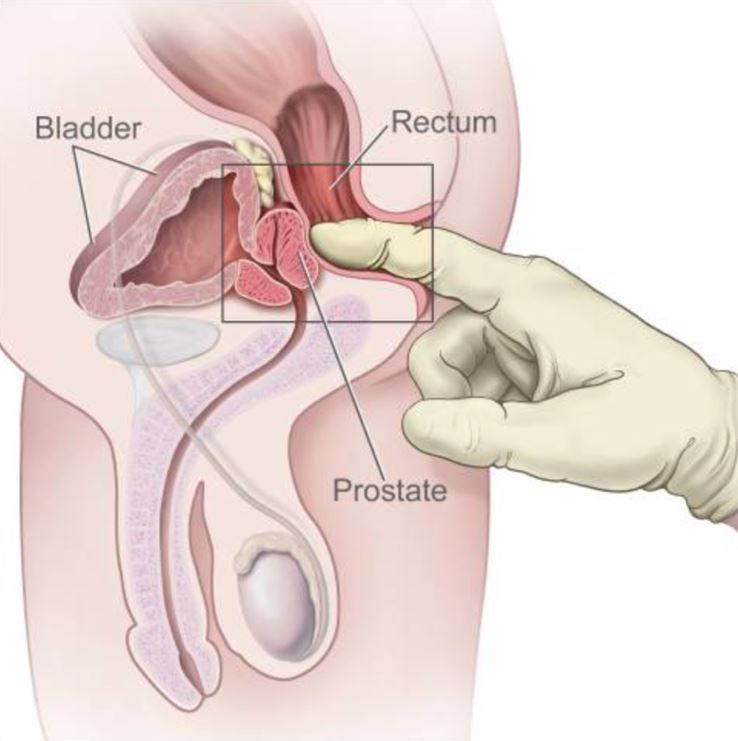
Tacto Rectal
Tratamientos:
- Vigilancia activa
- Cirugía
- Prostatectomia radical asistida por robot
- Resección transuretral de la próstata:
- Disección de ganglios linfáticos pélvicos
- Radioterapia
- Braquiterapia
- Terapia hormonal o terapia supresora de andrógenos
- Inmunoterapia
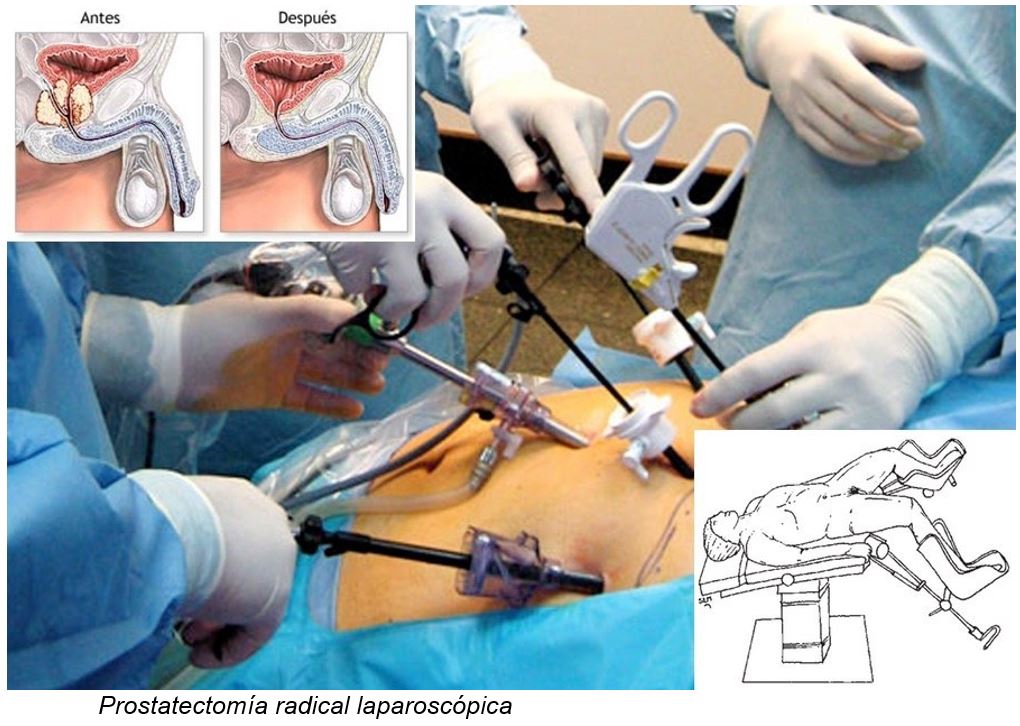
Prostatectomía radical laparoscópica
Glosario:
- 3D-CRT (radioterapia de conformación tridimensional) utiliza rayos adaptados a la forma del tumor.
- ADT erapia de privación de andrógenos
- Braquiterapia LDR permanente (tasa de dosis baja)
- Braquiterapia de HDR (alta tasa de dosis)
- CAB (bloqueo combinado de andrógenos)
- (CRPC) cáncer de próstata resistente a la castración
- EBRT radioterapia de haz externo
- IGRT (radioterapia guiada por imágenes)
- (IRF): factores de riesgo intermedio
- IMRT (radioterapia de intensidad modulada
- LHRH hormona liberadora de hormona luteinizante
- MSI-H (inestabilidad de microsatélite alta)
- (MMR), células deficientes en la reparación del ADN
- PD-1 (receptor de muerte programado-1)
- RNM resonancia magnética
- SBRT (radioterapia corporal estereotáctica)


